Telemedizinische Web- und Mobile-App-Entwicklung: Kosten und Verfahren
Mit der Lektüre dieses Artikels erhalten Sie einen vollständigen Überblick über die besten Lösungen für die Entwicklung telemedizinischer Anwendungen. In diesem Artikel werden wir versuchen, die Prozesse der telemedizinischen Softwareentwicklung im Detail zu beschreiben und Ihnen auch sagen, wie Sie Ihr Projekt beginnen können.
Sie werden herausfinden:
1. Modelle zur Erbringung von Telemedizin-Dienstleistungen:
- Echtzeit-Telemedizin
- Telemedizin nach dem Store-and-Forward-Prinzip
- Patienten-Fernüberwachung
- mHealth
2. Die Kernkomponenten der telemedizinischen Software für Patienten
3. Die Kernkomponenten von Telemedizinsoftware für Ärzte
4. Regulatorische Ansätze in der Telemedizin
5. Deployment: Web & Mobile Anwendungsarchitekturen
6. Phasen des Entwicklungsprozesses von telemedizinischer Software
7. Wie viel kostet die Entwicklung von telemedizinischen Anwendungen?
Telemedizinische Dienstleistungsmodelle
Das Konzept der medizinischen Fernversorgung ist nicht neu, aber es hat sich durch die Bereitstellung von Software und Werkzeugen, die für die Verbindung von Ärzten und Patienten aus der Ferne erforderlich sind, weiter verbreitet. Alle Arten von Telemedizinlösungen, die es heute weltweit gibt, werden üblicherweise in vier Kategorien eingeteilt: Echtzeit, Store-and-Forward, Remote Patient Monitoring (RPM), mHealth.

Echtzeit-Telemedizin
Bei einer telemedizinischen Echtzeit-Begegnung nutzen Patienten und Anbieter eine Videokonferenzsoftware, um sich gegenseitig zu hören und zu sehen. Videokonferenzen sind für die Primärversorgung, die Notfallversorgung, Nachsorgeuntersuchungen und die Verwaltung von Medikamenten und chronischen Krankheiten zugelassen. Es ist wichtig zu wissen, dass die Videokommunikationsanwendungen für Verbraucher, die wir zur Verbindung mit Freunden und Kollegen verwenden, wie Zoom und Skype, nicht für die Telemedizin geeignet sind. Die Echtzeit-Telemedizin erfordert Videokonferenz- oder Audio-Telekommunikationsplattformen, die den HIPAA-Vorschriften entsprechen.
Beispiele:
- Schlaganfall-Telemedizin (oder Teleschlaganfall): Konsultationen für Neurologen zur Beurteilung von Patientensymptomen;
- Pädiatrische Konsultationen per Fernzugriff;
- Geistige Gesundheit und psychiatrische Beurteilung.
Store-and-Forward-Telemedizin
Die Store-and-Forward-Telemedizin, auch asynchrone Telemedizin genannt, ist das Gegenteil der Echtzeit-Telemedizin. Sie ermöglicht die Erfassung von Gesundheits- und medizinischen Daten des Patienten und deren sichere Übertragung auf eine sichere Cloud-basierte Plattform, auf die andere autorisierte Nutzer dann jederzeit zugreifen können. Die Store-and-Forward-Telemedizin ist ein effizienter Weg für die Zusammenarbeit zwischen Patienten, Primärversorgern und Fachärzten, da alle Beteiligten die Informationen dann einsehen können, wenn es für sie am günstigsten ist. Es wird eine Lösung verwendet, die über integrierte fortschrittliche Sicherheitsfunktionen verfügt, um die Vertraulichkeit der Patienten zu gewährleisten. Diese Art der Telemedizin wird insbesondere für die Diagnose und Behandlung in der Dermatologie, Augenheilkunde und Radiologie eingesetzt.
Beispiele:
- Radiologische Röntgenbilder oder MRTs, die von Ärzten aus der Ferne begutachtet werden;
- Digitale Fotos von Hauterkrankungen, die bei Bedarf in der Dermatologie aus der Ferne überprüft und behandelt werden;
- Fernuntersuchungen in der Pathologie;
- Fernuntersuchung der Augen auf diabetische Retinopathie in der Ophthalmologie;
- Patientenportale ermöglichen die Kommunikation zwischen einem Patienten und seinem Hausarzt
Fernüberwachung von Patienten
Die Fernüberwachung von Patienten (RPM), auch bekannt als Selbstüberwachung oder Telemonitoring, nutzt eine Reihe von technischen Geräten, um den Gesundheitszustand und die klinischen Zeichen eines Patienten aus der Ferne zu überwachen. Diese Art der Überwachung wird häufig zur Betreuung von Risikopatienten und Patienten mit chronischen Krankheiten (Diabetes, Bluthochdruck usw.) eingesetzt. Während einer Pandemie ermöglichen RPM-Lösungen chronisch kranken, gefährdeten und genesenden Patienten, zu Hause zu bleiben, anstatt sich in einem Krankenhaus oder einer Klinik aufzuhalten.
Beispiele:
- Fernbetreuung bei chronischen Krankheiten;
- Implantierbare oder vom Patienten kontrollierte Fernüberwachungsgeräte für Herzinsuffizienz;
- Glukose-Tracker für Patienten mit Diabetes;
- Fernüberwachung für die Langzeit- und Postakutversorgung;
- Fernüberwachung auf der Grundlage von Pflegekoordinationsprogrammen;
mHealth
mHealth ist eine Form der Telemedizin, bei der klinische und medizinische Dienstleistungen über Smartphones und andere drahtlose und mobile Geräte erbracht werden. Üblich sind individuelle medizinische Geräte, die mit Smartphones oder Tablets verbunden sind, "intelligente" Pillenboxen, die Patienten benachrichtigen, wenn sie die Einnahme ihrer Medikamente vergessen haben, und verschiedene mobile medizinische Anwendungen.
Beispiele:
- Der Arzt lädt Fotos von der Hauterkrankung eines Patienten herunter, um Diagnose und Behandlung zu ermöglichen;
- Der Diabetiker schließt ein Blutzuckermessgerät an sein Smartphone an, um Daten zu erfassen und an den Arzt zu übermitteln;
- Der Anbieter führt persönliche oder elektronische medizinische Konsultationen über eine sichere Gesundheits-App durch.
Das McKinsey Global Institute hat ermittelt, dass Plattformen für telemedizinische Konsultationen zwischen Ärzten und Patienten derzeit das kapazitätsstärkste Segment sind und mehr als 48 % des Marktes abdecken.
Außerdem hat die COVID-19-Pandemie einen großen Einfluss auf das Wachstum des Telemedizinmarktes gehabt. Die Staaten setzen auf soziale Distanz und Isolationstaktiken, um die Ausbreitung des Virus einzudämmen. Dies hat zur Folge, dass einige Patienten keinen persönlichen Zugang zur medizinischen Versorgung haben. Daher nimmt die Zahl der Telekonsultationen zu. Da immer mehr Menschen die Telemedizin nutzen, wird dies die Marktexpansion fördern.
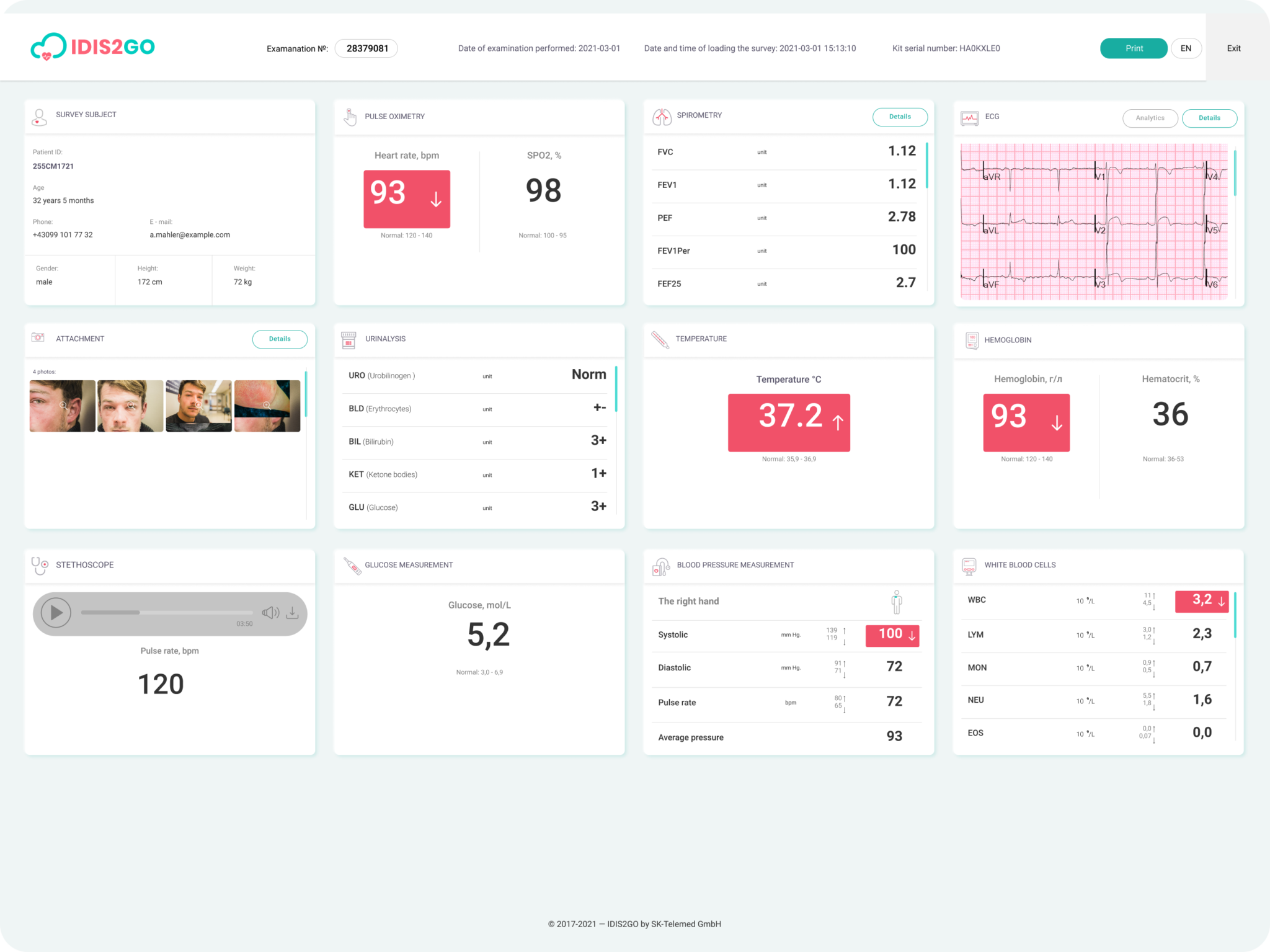
Die Kernkomponenten einer Telemedizinsoftware für Patienten
Bei der Entwicklung einer patientenzentrierten Anwendung sollte man sich eingehend mit der Geschäftslogik der medizinischen Fernversorgung befassen. Die mHealth-Anwendungen ermöglichen es den Patienten, erste Hilfe zu bekommen, wenn sie sie brauchen. Noch wichtiger ist, dass die Patienten über Video-Chat und Live-Konferenzen von Angesicht zu Angesicht mit einem Spezialisten kommunizieren können. Sie werden bereits routinemäßig in der medizinischen und diagnostischen Praxis eingesetzt.
Patientenbezogene Funktionen:
- Registrierung. Patienten können sich per Telefon, über soziale Netzwerke oder per E-Mail anmelden. Da die Anwendung mit vertraulichen Daten arbeitet, erfordert sie ein höheres Maß an Schutz der persönlichen Daten. Es wird empfohlen, eine Zwei-Faktoren-Authentifizierung zu verwenden, die eine SMS-, Sprach- und Telefonverifizierung umfassen kann.
- Patientenprofil. Der Patient gibt seine Kontaktdaten und andere Daten an und erstellt eine elektronische Patientenakte. Die Erstellung eines Patientenprofils sollte so einfach wie möglich sein, damit auch ein unerfahrener Benutzer seine Daten leicht angeben kann.
- Suche - der Patient kann nach einem oder mehreren Kriterien (Spezialisierung, Geolocation, Arztbewertung, etc.) nach einem Arzt suchen.
- Termine und Kalender. Der Name spricht für sich selbst: eine Telemedizin-Plattform sollte die Buchung von Terminen und die Verwaltung von Zeitplänen für maximale Effizienz bieten. Patientengesteuerte Terminanfragen helfen bei der Auswahl eines Zeitfensters für einen Arzt ihrer Wahl an dem Tag und zu der Uhrzeit, die ihrer Verfügbarkeit am besten entsprechen.
- Elektronische Gesundheitsakten (EHRs) oder elektronische Krankenakten (EMRs) sind digitale Versionen von Papierakten. Überweisungen, Diagnosen, Tests und Behandlungen sind in der Regel in elektronischen Krankenakten enthalten.
- Kommunikation. Der Prozess wird durch Audio- oder Videokommunikation für eine Konsultation in Echtzeit durchgeführt. Für die erste Version der Entwicklung von telemedizinischen Anwendungen ist es sinnvoll, eine einfachere Option zu implementieren - Text- und/oder Fotochat. Es gibt bestimmte Standards für die Übertragung, Speicherung und Interpretation von medizinischen Bildern und Bildern, die mit digitalen Medien aufgenommen wurden, die in verschiedenen Ländern unterschiedlich sind. Im Gesundheitswesen ist es von entscheidender Bedeutung, Ende-zu-Ende-verschlüsselte Nachrichtenprotokolle zu verwenden, um die Kommunikation zu schützen und Angriffe zu verhindern.
- Bezahlung. Um telemedizinische Dienstleistungen zu monetarisieren, ist es notwendig, das Zahlungsgatewaysystem in die Anwendung zu integrieren. Der Patient sollte auch in der Lage sein, die Historie seiner finanziellen Transaktionen einzusehen.
- Benachrichtigungen. Push-Benachrichtigungen und entsprechende Erinnerungen helfen, die zugewiesenen Konsultationen zu verfolgen.
- Bewertungen und Rezensionen. Diese Funktion ist notwendig, wenn Sie einen "Arzt-zu-Patient"-Aggregator haben.
Bei der Entwicklung von telemedizinischen Anwendungen für Patienten ist es wichtig, die Benutzerfreundlichkeit und die Relevanz der angebotenen Optionen zu berücksichtigen. Die Patientenanwendung kann auch einige zusätzliche Funktionen enthalten, zum Beispiel:
- Medikamentenverfolgung. Die Anwendung kann den Patienten an die Einnahme der notwendigen Medikamente erinnern.
- Patientenversicherungsplan. Dies ist eine nützliche Funktion für die Integration mit Versicherungsgesellschaften und Anbietern.
- Krankheitsurlaub. Wenn der Arzt eine Krankschreibung ausstellt, kann der Patient diese direkt über die Anwendung an seinen Arbeitgeber senden.
- Integration mit Heimtelemetriegeräten. Über die Anwendung können Sie Berichte von angeschlossenen Geräten direkt an die Krankenakte des Patienten senden, damit der Arzt sie analysieren kann. Durch den Einsatz von IoMT-Technologie und KI-Algorithmen erleichtert die telemedizinische Anwendung die Gesundheitsüberwachung und bietet geeignete Behandlungslösungen an.
- Tägliches Überwachungsprotokoll. Die telemedizinische Lösung bietet eine tägliche Symptomüberwachung, wenn der Patient ambulant mit COVID-19 behandelt wird oder selbst isoliert ist. Das Überwachungsprogramm umfasst zum Beispiel Messungen der Temperatur und der Atemfunktion. Der Patient kann mit Hilfe von Selbstüberwachungsgeräten zu Hause getestet werden, ohne dass ein Krankenhausaufenthalt erforderlich ist. Ein Arzt kann Veränderungen der Symptome aus der Ferne überwachen und sofort auf eine Verschlechterung des Zustands reagieren. Solche Projekte werden bereits in der ganzen Welt durchgeführt. Dadurch werden die Arbeitskosten für die Patientenversorgung gesenkt und die Zahl der schweren Fälle verringert.
Die Kernkomponenten einer Telemedizin-Software für Ärzte
Die telemedizinische Softwarelösung für Ärzte und Kliniken hilft, die wichtigsten Prozesse in der Klinik zu optimieren, von der Verwaltung der Patientenakte bis hin zur Terminplanung und dem Workflow-Management. Bei der Telemedizin-Anwendung für Ärzte korrelieren einige Funktionen mit der Patientensoftware.
Arztbezogene Funktionen:
- Arztprofile, in denen Ärzte genaue Informationen über ihre Spezialisierung, Erfahrung, Ausbildung usw. angeben. Es ist möglich, dass Patienten die Approbation und den Nachweis der ärztlichen Fähigkeiten oder die Arbeitszeiten überprüfen möchten.
- Patienten. Der Arzt kann innerhalb der Telemedizinplattform eine Liste der von ihm behandelten oder konsultierten Patienten sehen. Durch Anklicken eines Patienten wird der Benutzer auf die Patientenseite weitergeleitet, auf der alle Informationen über den Patienten wie Name, Besuchshistorie, Notizen und Aufzeichnungen, Tests usw. zu finden sind.
- Planung und Termine. Die COVID-19-Pandemie lässt die Gesundheitseinrichtungen aus allen Nähten platzen. In Situationen, in denen ein hohes Aufkommen an Patiententerminen zu verzeichnen ist, wird die Fähigkeit, Termine zu planen und festzulegen, von entscheidender Bedeutung.
- Ein Terminplaner oder ein Kalender mit Terminen ist notwendig. Der Kalender hält den Arzt über Termine und die neuesten Ereignisse auf dem Laufenden. Er hilft zu sehen, wer zu welchem Zeitpunkt gebucht ist. Ärzte können Termine verwalten und Terminanfragen bestätigen oder verschieben.
- EHRs (im Gegensatz zu EMRs) sind so konzipiert, dass sie mit anderen Anbietern geteilt werden können, so dass autorisierte Benutzer sofort auf die EHR eines Patienten von verschiedenen Gesundheitsdienstleistern aus zugreifen können. Es ist eine unverzichtbare Funktion, dass Arztnotizen automatisch an elektronische EHR-Datensätze gesendet werden, um Doppelarbeit zu vermeiden.
- Kommunikation. Ärzte können über einen In-App-Chat, In-App-Anrufe oder Videositzungen miteinander kommunizieren. In den frühen Versionen des Produkts ist es gut, mit Textchats oder fotobasierten Konsultationen zu beginnen. Mit einem größeren Budget ist es besser, Videokonferenzmodule zu verwenden, die dem Arzt helfen, den Patienten anhand visueller Anhaltspunkte zu diagnostizieren. Dies erhöht die Qualität der Diagnose, da der Arzt den Patienten visuell untersuchen, seine Stimme wahrnehmen und die Behandlung effektiv vermitteln kann.
- e-Prescriptions. Für die Verschreibung von Medikamenten an Patienten auf digitalem Wege. Der Patient kann die Rezepte dann in der Apotheke oder bei dem gewünschten medizinischen Dienst abholen.
- Berichte und Analysen. Datenanalysen und Berichte sind eine eher angenehme Funktion für Gesundheitseinrichtungen, die ihre Leistungen, Patientenzahlen, Umsatzschwankungen usw. überwachen wollen.
Weitere nützliche Funktionen, die in die Telemedizin-Anwendung für Ärzte aufgenommen werden können:
- Apothekendatenbanken. Sie enthält aktuelle Medikamentenlisten nach den folgenden Kategorien: pharmazeutische Formulierung, Lizenz, Handelsname, Zusammensetzung usw. Diese Funktion kann auch ein Modul werden, das in das medizinische Informationssystem für Ärzte und Kliniken im Allgemeinen integriert wird. Sie können unseren Fall Medicine Registry sehen.
- Integration medizinischer Geräte. Mit Hilfe von IoMT können technikaffine Ärzte sofortigen Zugriff auf die Ergebnisse klinischer Studien und Diagnosen erhalten. Diese Lösungen helfen dabei, Patientendaten von verschiedenen medizinischen Geräten zu sammeln und an einem Ort zu speichern, so dass Ärzte eine angemessene Behandlung auf der Grundlage der in einem einzigen EMR-System gespeicherten Informationen durchführen können. IoMT ist ein entscheidender Bestandteil der digitalen Transformation des Gesundheitswesens, da es neue Geschäftsmodelle ermöglicht und Veränderungen in den Arbeitsprozessen, Produktivitätssteigerungen, Kostendämpfung und verbesserte Kundenerfahrungen ermöglicht.
- Automatisierte Leistungs-Dashboards. Die Einbettung konfigurierbarer klinischer und administrativer Berichtswerkzeuge in eine unternehmensweite Telemedizinplattform mit Import- und Exportverbindungen ermöglicht einen konsistenten Zugriff auf Echtzeit-Dashboards und Berichtsdienste.
Regulierungsansätze für die Telemedizin
Wenn Sie eine Anwendung im Gesundheitswesen, einschließlich der Telemedizin, entwickeln wollen, sollten Sie den rechtlichen Rahmen des Landes berücksichtigen, in dem sie eingesetzt werden soll. Jedes Land hat seine eigenen rechtlichen Anforderungen, die Ihr telemedizinisches Produkt erfüllen muss.
In den USA gibt es zum Beispiel den HIPAA (Health Insurance Portability and Accountability Act). Die U.S. Telemedicine Association hat umfangreiche Untersuchungen durchgeführt und Leitlinien zu klinischen, administrativen und technischen Fragen erstellt.
Der Regulierungsrahmen der Europäischen Union zur Telemedizin ist noch nicht vollständig entwickelt. Neben der Richtlinie 2011/24/EU, der Richtlinie 95/46/EU, der Richtlinie 2000/31/EG und der Richtlinie 2002/58/EG ist die GDPR (General Data Protection Regulation) auch heute noch die wichtigste Norm.
Der regulatorische Rahmen und die Politik sollten bei der Entwicklung von Telemedizinsoftware immer im Fokus stehen.
Einsatz: Web & Mobile Anwendungsarchitekturen
75 % der Befragten bevorzugten telemedizinische Software, die über einen Webbrowser auf einem PC oder Smartphone zugänglich ist. Diese Funktion war beliebt, weil die meisten Krankenhäuser und Kliniken keine installierte Software bevorzugten, die schwer zu warten ist.
Außerdem sind browserbasierte Webanwendungen leicht zu verbreiten und können von jedermann mit minimalen Reibungsverlusten genutzt werden. Es gibt keine spezifischen Systemanforderungen oder langwierige Aktualisierungsverfahren, die die Nutzbarkeit der Software behindern. Daher sollten telemedizinische Webanwendungen ein wichtiges Kästchen auf Ihrer Prioritätenliste sein.
Patienten bevorzugen natürlich mobile Anwendungen. Je nach Zielgruppe sollten Sie sich für die Entwicklung einer nativen Anwendung für iOS oder Android entscheiden.
Stufen des Entwicklungsprozesses für telemedizinische Software
Entdeckungsphase
1. Idee und Forschung (Geschäftsanalysephase)
In dieser Phase wird Ihre Idee von Wirtschaftsanalysten in einen Aktionsplan umgewandelt, der als Grundlage für eine zukünftige telemedizinische Anwendung dienen kann. In dieser Phase wird eine Markt- und Wettbewerbsanalyse durchgeführt, um das System genau zu konzipieren.
Geschäftsmodell-Canvas für Telemedizinprojekte - Beispiel
Der vorläufige Plan kann wie folgt aussehen:
- Identifizieren Sie die genaue Zielgruppe
- Bestimmen Sie den Zweck der Anwendung
- Entwickeln Sie einen Geschäftsplan für das Projekt (einschließlich Einnahmen)
- Zuverlässige Anwendungsinhalte erstellen und Daten organisieren
- Budgetplanung für die Entwicklung telemedizinischer Anwendungen und Marketingkosten
- Produktdesign und -implementierung mit einem Team von professionellen Softwareentwicklern
Zielgruppen für die Telemedizin können medizinische Dienstleister, öffentliche Gesundheitseinrichtungen, Patienten, Angehörige der Gesundheitsberufe, Organisationen des Gesundheitswesens und so weiter sein. Die Art des Projekts, für das Sie sich entscheiden, wirkt sich auf den Prozess der Entwicklung von Telemedizinsoftware aus.
2. Design.
UI/UX-Designer nutzen die Ergebnisse der Geschäftsanalyse, um eine attraktive Systemoberfläche zu gestalten. UI/UX berücksichtigt die spezifische Interaktion der beiden Benutzergruppen - Ärzte und Patienten.
- Da Software Development Hub mehrere große Telemedizin-Projekte (IDIS, Telemed24, RMDS app) erfolgreich umgesetzt hat, können wir Ihnen ein Beispiel für ein Angebot für die Discovery-Phase zur Verfügung stellen, das die Phasen der Business-Analyse und des Designs zu einem Paket mit allen Grundlagen für die weitere Entwicklung eines erfolgreichen Telemedizin-Produkts kombiniert. Darüber hinaus enthält es Kostenschätzungen.
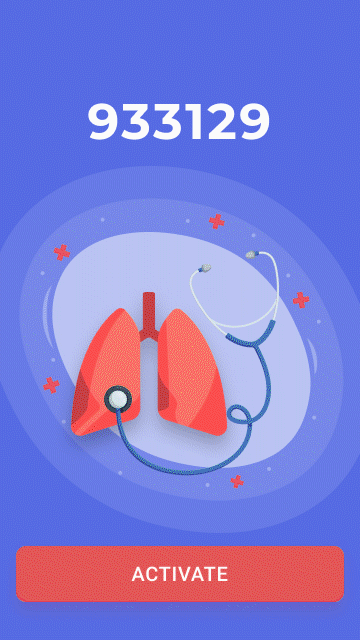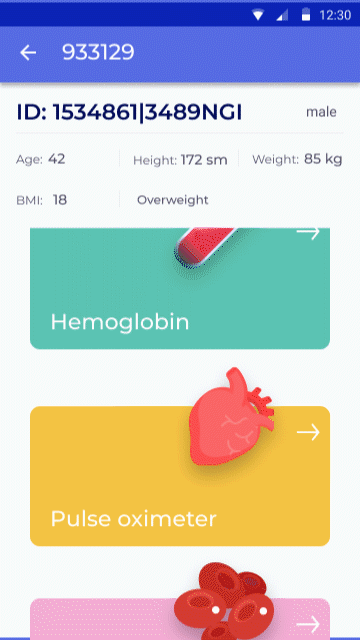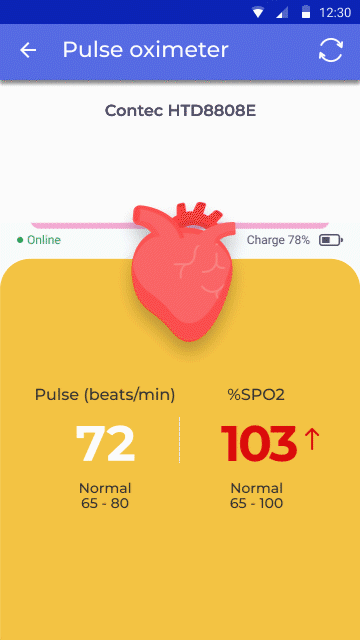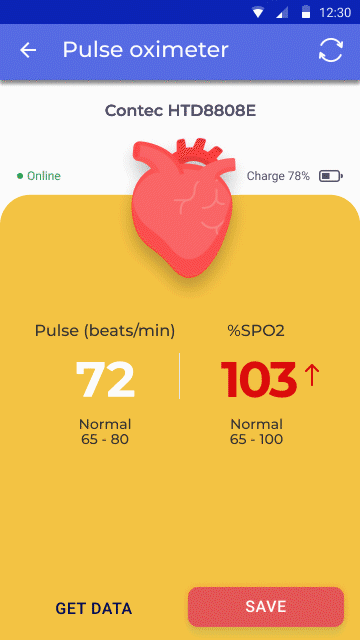
Entwicklungsstadium
- 3. Softwareentwicklung (Codierung)
In dieser Phase sind verschiedene Softwareentwicklungsspezialisten (Back-End-, Front-End-, Android- oder iOS-Entwickler, Full-Stack-Entwickler) unter der Aufsicht des Projektmanagers beteiligt. Glücklicherweise verfügen sie über eine solide Grundlage und genaue Pläne aus den vorherigen Phasen.
- 4. Qualitätssicherung und UAT-Tests
Das Debuggen und Testen von telemedizinischer Software ist der Prozess der Arbeit mit dem Programm an Testbeispielen, um Fehler im Programm zu finden und zu beseitigen. QS-Spezialisten müssen zu dem Schluss kommen, dass das Produkt fehlerfrei und bereit für die Freigabe ist.
- 5. Support und Wartung
Ist eine Telemedizinlösung einmal im Einsatz, muss sie aktualisiert und gewartet werden, damit sie unter allen Umständen zuverlässig und produktiv bleibt.
Nach der Freigabe der telemedizinischen Anwendung muss diese aktualisiert und gewartet werden, damit sie unter allen Umständen stabil und aktuell bleibt.
Wie viel kostet die Entwicklung von telemedizinischen Anwendungen?
Die genauen Kosten für die Erstellung einer telemedizinischen Anwendung können wir leider nicht nennen. Die Preisspanne hängt von den Feinheiten der Entwicklung und den Funktionsmerkmalen der jeweiligen Software ab.
Es ist notwendig, die Kosten für die Entwicklung der telemedizinischen Plattform selbst zu schätzen und ein Budget für die Werbung und den Vertrieb der Anwendung bereitzustellen.
Die Entdeckungsphase ist besonders nützlich, wenn man die Kosten für ein Startup im Bereich der Telemedizin ermitteln will, da sie auch sichtbare Ergebnisse liefert, die genutzt werden können, um neue Investoren zu gewinnen. So liefert die Discovery-Phase neben einem Kostenvoranschlag je nach gewähltem Paket zum Beispiel folgende Ergebnisse:
- Produktkonzept des Produktmanagers
- Business Intelligence Prototypen
- Das visuelle Konzept vom UI/UX-Designer
- Architekturkonzept.
Die Kosten für die Entwicklung einer telemedizinischen Anwendung hängen weitgehend von ihrem Konzept, ihrer Funktionalität, ihrem Entwicklungsansatz und dem ausgewählten Entwickler ab. Wenn Sie mit einer Offshore-Agentur für die Entwicklung mobiler Anwendungen zusammenarbeiten, können Sie damit rechnen, dass die erste funktionierende Version für eine Plattform (iOS, Android oder Web) etwa 60 000 bis 100 000 Dollar kostet.
Wenn Sie mehr Funktionen hinzufügen oder eine komplexere Anwendung erstellen möchten, müssen Sie mit höheren Kosten rechnen.
| Aufgabe/Merkmale | Zeit für Entwicklung, h | Geschätzte Kosten, $ |
| Vorentwicklungsaktivitäten: Planung der Anwendungsstruktur, Festlegung der Anforderungen, Servereinrichtung, kontinuierliche Integration usw. | ~100 | 5.500 |
|
Kernfunktionen Entwicklung:
|
~160-300 | 25.000 - 30.000 |
|
Zusätzliche Merkmale Entwicklung:
|
~100-180 | 9.000 - 15.000 |
Bitte beachten Sie, dass dieser Preis die Anwendung für den Patienten, die Anwendung für den Arzt und das Verwaltungspanel für eine Plattform (iOS oder Android) umfasst, der Stundensatz beträgt 25-40 Dollar. Die Dauer der Entwicklung variiert von etwa 4 bis 6 Monaten.
Categories
About the authors
Share
Benötigen Sie einen Projektkostenvoranschlag?
Schreiben Sie uns, und wir bieten Ihnen eine qualifizierte Beratung.